患者申出療養って何?~「混合診療」や「選択療養」との違い
回答:一定の条件がついた、実質は混合診療のこと
2016年4月より、「患者申出療養」という制度がスタートします。これによって、日本では原則禁止されている「混合診療」が、一定の条件下において可能になります。
ただし、「混合診療」がなし崩し的に広まってしまうことがないよう、条件は非常に厳しく制限されています。
詳しい回答:患者申出療養の流れ
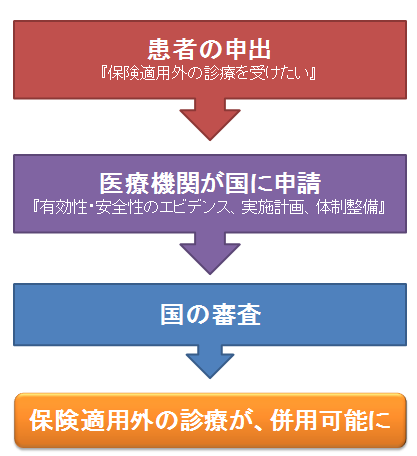
①保険適用外の診療を受けようとする際、患者が医療機関に申出を行う。
②申出を受ける医療機関では、該当する診療に関して、高い有効性・安全性を保証し、かつ質の高い実施計画を作成できるだけの体制を整えておく。
③この医療機関が作成した実施計画を、国が審査する。
国の審査を通れば、その医療機関において、保険適用外の診療を併用することができるようになります。
また、既に前例のある診療である場合には、身近な医療機関で診療を受けることも可能です。
「混合診療」との違いは、国の審査が通らない限り、保険診療との併用が認められないことです。
「選択療養」との違いは、これらの企画・実施が将来の保険適用拡大を前提にしている点です。
国民皆保険制度の理念と、混合診療の禁止
日本では、医療の平等性などの観点から、保険診療と自由診療を併用する「混合診療」は禁止されています。 そのため、保険適用外の「自由診療」を受ける際には、本来は保険が使える部分も含めて、全て「自由診療」扱いとなります。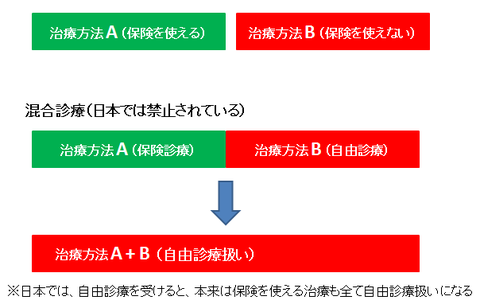
もし、「混合診療」が全面解禁になってしまうと、有効性・安全性の確立されていない医療行為が蔓延するだけでなく、裕福な人のみが診療を選ぶ自由を得るという不平等につながります。
また、「混合診療」は日本が大原則としている「国民皆保険制度」の”必要かつ適切な医療は、基本的に保険診療により確保する”という理念にも大きく反するものです。
一時しのぎの対策ではなく、根本的な”保険適用”の迅速化が必要
以前、「選択療養」が取り沙汰された際は、健康保険組合・患者団体・医師会など多くの反対にあって廃案になっています。今回の「患者申出療養」は、以前の「選択療養」と比べると、確かに将来の保険適用拡大を前提とした実施計画の整備などが盛り込まれています。
しかし、そもそも、有効性・安全性が確保されている診療であれば、国が保険適用にするべきです。
有効性・安全性が確保されているにも関わらず保険適用外である、という状況が意味するのは、”保険適用拡大の遅れ”以外の何ものでもありません。
「混合診療」をなし崩し的に始めるのではなく、「保険診療」の充実・迅速化という根本的な解決に向けた努力が必要なのではないかと考えています。
誰のための制度?
つまるところ、保険適用が迅速に認められればこういった例外的な制度も必要ありません。そのため、この制度はいったい誰が得をする制度なのかが不明瞭です。指定された医療機関は、その莫大な臨床研究のコストをどのように負担するのでしょうか。指定されたら”医療のため”とひたすら身銭を切り続けなければならないのでしょうか。
ひねくれた見方をすれば、日本の医療という大きな市場に参入したいアメリカの医療業界が、自国の医療を「自由診療」として日本に売り込みたいが故に行っているのではないか、とすら考えられてしまいます。
この制度が、誰かの金儲けや政治的なパフォーマンスで終わることなく、難病に苦しむ患者の役に立つことを願います。
~注意事項~
◆用法用量はかかりつけの主治医・薬剤師の指示を必ずお守りください。
◆ここに記載されていることは「原則」であり、治療には各々の環境や状況により「例外」が存在します。












この記事へのコメントはありません。