薬の用法・用量はどうやって決まるの?~薬の血中濃度と、無効域・有効域・中毒域
回答:血中濃度が一つの基準
薬の用法・用量は、薬の血中濃度の変化を一つの基準として決まります。 薬の血中濃度は、低過ぎても効果がありませんが、高過ぎても中毒を起こしてしまいます。そのため、低過ぎず高過ぎずという、適切な濃度で維持する必要があります。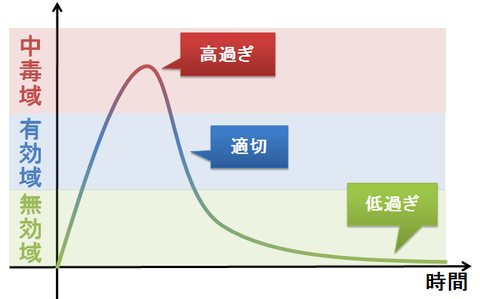
中毒域・・・薬の血中濃度が高過ぎると、中毒症状などの副作用を起こします。
有効域・・・薬の血中濃度が適切な状態で、治療効果が得られて、中毒も起こしません。
無効域・・・薬の血中濃度が低過ぎると、薬は薬理作用を発揮できません。
用量の決め方~1回に飲む薬の量は、多過ぎても少な過ぎても問題がある
薬の用量、つまり1回に飲む薬の量は、多過ぎても少な過ぎてもいけません。 1回に飲む薬の量が多過ぎると、薬の血中濃度は「有効域」を超えて「中毒域」にまで到達してしまいます。これでは、薬の過剰による中毒などの副作用を起こす恐れがあります。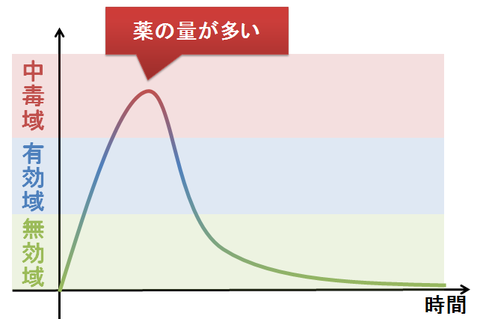
逆に、1回に飲む薬の量が少な過ぎると、薬の血中濃度は「無効域」に留まってしまいます。これでは、薬の効果は発揮されません。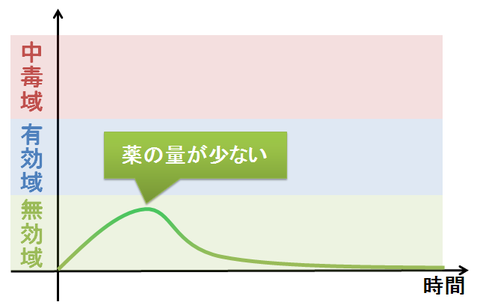
薬の用量は、薬の血中濃度が「有効域」の範囲内に留まるように設定されています。
前回分を飲み忘れたからといって、絶対にまとめて2回分を服用しないでください、という薬の鉄則は、薬の血中濃度が「中毒域」にまで到達してしまう恐れがあるからです。
用法の決め方~「有効域」で維持するために
薬の効果を長く維持するためには、薬の血中濃度を「有効域」の範囲内で維持しなければなりません。放っておくと、血液中の薬は腎臓や肝臓で分解され、薬の血中濃度はどんどん下がってきます。そのため、「無効域」にまで下がってしまう前に、次の薬を補給する必要があります。
身体からすぐに抜けて行ってしまう薬は、こまめに薬を追加で補給し、薬の血中濃度の維持に努めなければなりません。そのため、服用回数も増えます。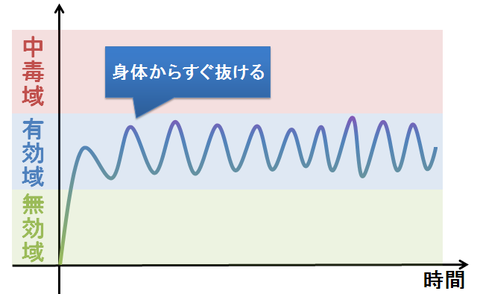
一方、身体に長く残る薬は、しばらく放っておいても「無効域」にまで低下しないので、薬の補給はそれほどこまめに行わなくても問題ありません。そのため、服用回数も少なくて済みます。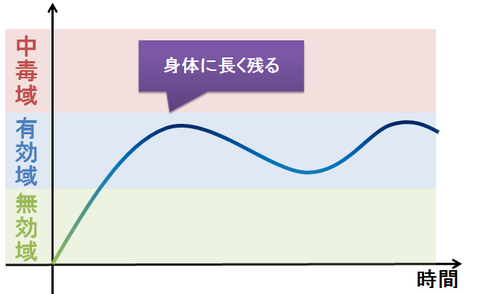
身体からすぐ抜ける薬なのか、長く残る薬なのか、といった基準は、薬の「半減期」によって推察することができます。
この「半減期」は30分程度のものから50時間を超えるものまで、薬によって様々に異なるため、個別に確認する必要があります。
薬剤師としてのアドバイス~毎食後では適さないこともある
多くの薬は、1日3回毎食後、1日2回朝夕食後、といったように、食事を基準にして処方されます。確かに、中には必ず食後でなければならない薬もありますが、「食事の時間は規則的で、忘れにくいから」といった理由で食後を指定されていることもあります。
しかし、現代社会では食事の時間が不規則な人も多く、毎食後という指示が必ずしも適切とは限りません。
食事による影響がない薬であれば、1日3回は8時間ごと、1日2回は12時間ごとに服用するなど、より適切な服用方法を指導できる場合があります。(例:保育所に行っている子どもの「昼食後」の扱い)
生活や食事の時間が不規則である場合には、その旨を薬剤師に伝え、より適切な服用時間をアドバイスしてもらうようにしてください。
+αの情報~頓服薬の飲み過ぎにも注意
『ロキソニン(一般名:ロキソプロフェン)』などの痛み止めの頓服薬を、1回飲んでも効かないからといって、次々に服用する方がおられます。 しかし、まだ薬の血中濃度が高い状態で『ロキソニン』を追加服用すると、「有効域」を出て「中毒域」に達してしまう恐れがあります。
この場合、鎮痛効果が大きく発揮されるのではなく、胃が荒れるなどの副作用ばかりが強く出ることになります。
頓服薬であっても、2回目を服用する前には必ずある程度の間隔を置く必要があります。どの程度の頻度で使っても良いのか、事前に医師・薬剤師に確認しておくようにしてください。
また、『ロキソニン』などの痛み止めは全ての痛みに効くわけではないことにも留意し、1錠では治まらない痛みは、原因を明確にするために一度病院を受診することをお勧めします。
~注意事項~
◆用法用量はかかりつけの主治医・薬剤師の指示を必ずお守りください。
◆ここに記載されていることは「原則」であり、治療には各々の環境や状況により「例外」が存在します。










この記事へのコメントはありません。