妊娠中や授乳中は、薬を飲まない方が良い?~FDA・オーストラリア基準とMedications and Mother’s Milk
記事の内容
回答:そうとも限らない、医師・薬剤師と必ず相談を
妊娠・授乳中は「絶対に避けるべき薬」もあれば「問題なく使える薬」もあります。
しかし、薬を使うことのリスク(危険性)とベネフィット(有益性)を天秤にかけ、母子ともに薬を使った方が良いと判断された場合には使い、使わない方が良いと判断された場合には使わない、といったように、症状や状況によって判断が異なるものが大半です。
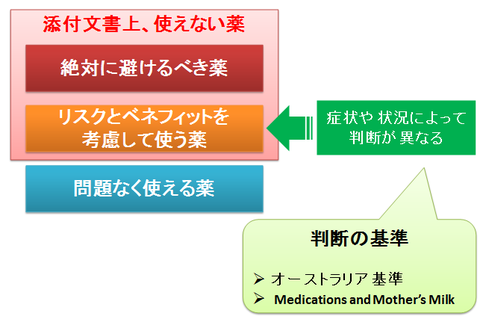
こうした判断は、「添付文書」の画一的な記載内容だけではできないため、個別の疫学調査のデータや専門書、あるいは「オーストラリア医薬品評価委員会による基準」や「Medications and Mother’s Milk」などの安全性評価を参考にして行います。
妊娠や授乳に際しては、必ず医師・薬剤師にその旨を伝えた上で、薬をどう使うべきかを相談するようにしてください。
知っておくべきこと:薬を服用中に、妊娠に気付いたときは
妊娠に気付かず、薬を服用していた、という事態はよく起こります。こういった場合は、妊娠に気付いた時点で必ず医師・薬剤師と相談の上、薬を続けるべきか、変更するべきか、中止するべきかの指示を受けるようにしてください。
勝手な判断で薬の服用をやめてしまうと、症状が悪化してしまうことで胎児・乳児へより大きな影響が出てしまう恐れがあります。
インターネットで調べると、添付文書を基にした「妊婦に禁忌」といった情報がよくヒットします。
しかし、この「禁忌」とはあくまで原則であり、妊娠の時期や病気の状態、薬の量などによっては、使った方が母子ともにメリットが大きいというケースも少なくありません。
原則が「妊婦に禁忌」という薬を使っていたからといって、悪影響が出たと思い込み、短絡的に人工中絶を選択したりしないようにしてください。
回答の根拠①:妊娠中の薬の基準
妊娠中の薬に関する客観的な安全性評価として、以下の2つがあります。
1.FDA基準(アメリカ食品医薬品局による評価)
2.オーストラリア基準(オーストラリア医薬品評価委員会・先天性異常部会による評価)
どちらも、薬の安全性をA、B、C、D、Xの5段階のカテゴリで評価しています。「オーストラリア基準」では、Bを更に3つに細分化して評価しています。
ただしこれらの評価は、あくまでこれからの治療の参考にするものであって、薬を服用中に妊娠に気付いた際の事後の対応の根拠となるものではありません。
アメリカ食品医薬品局(FDA)のランク(2015年6月に添付文書への記載は廃止)
A・・・ヒトの妊娠初期3ヶ月間の対照実験で胎児への危険性は証明されず、またその後の妊娠期間でも危険であるという証拠もない。
B・・・動物生殖試験では胎仔への危険性は否定されているが、ヒト妊婦での対象試験は実施されていない。もしくは、動物生殖試験で有害な作用が証明されているが、ヒトでの妊娠期3ヶ月間の対照試験ではこの有害作用は実証されておらず、またその後の妊娠期間でも危険であるという証拠がない。
C・・・動物生殖試験では胎仔に催奇形性、胎仔毒性、その他の有害作用があることが証明されているが、ヒト妊婦での対照試験は実施されていない。もしくは、ヒト、動物ともに試験は実施されていない。
※このランクでも、薬を使った方が母子共に良いと判断される場合には使うこともある。
D・・・ヒトの胎児に明らかに危険であるという証拠があるが、危険であっても、妊婦への使用による利益が容認されることもある。
X・・・動物またはヒトでの試験で胎児異常が証明されている。もしくは、ヒトでの使用試験で胎児への危険が証明されている。
※このランクの薬は、薬によるどんな利益よりも明らかに危険性が高く、妊婦には絶対的に禁忌である。
オーストラリア基準のランク
A・・・これまでに多くの妊婦や妊娠可能年齢の女性に使用されてきた薬だが、それによって奇形の頻度や胎児に対する有害作用の頻度が増す、という”いかなる証拠”も観察されていない。
B・・・使用経験が少なく、ヒトでの危険性を示す証拠がまだ見当たらない。
⇒B1・・・動物を用いた研究が十分になされ、胎児への障害が増加したという証拠は示されていない。
⇒B2・・・動物を用いた研究はまだ不十分だが、入手し得るデータからは胎児への障害が増加するという証拠は示されていない。
⇒B3・・・動物を用いた研究では胎児への影響が認められているが、この結果がヒトに対してどういった意味をもつものか不明である。
C・・・奇形を増やす作用はないが、その薬理効果によって、胎児や新生児に有害作用を引き起こす疑いのある薬。その有害作用は、薬を中断することで回復するもの(可逆的)である。
D・・・ヒト胎児の奇形や不可逆的な障害の頻度を増やすと疑いのある薬。
X・・・胎児に永久的な障害を引き起こすリスクの高い薬であり、妊娠中あるいは妊娠の可能性がある場合は使用すべきでない。
(※原典は英文で書かれています)
妊娠している場合や、その可能性が疑われる場合には、その旨をかかりつけの主治医や薬剤師へ伝えるようにしてください。
また、妊娠に気付かず薬を使っていた場合も、気付いた時点で主治医へ連絡するようにし、決して自己判断で薬を中止しないでください。
その際、服用していた薬のカテゴリがDやXであったとしても、妊娠の期間や薬の使用量によっては問題ないケースもあります。妊娠に気付いた時点で必ず主治医に連絡するようにしてください。悪影響が出たと思い込んで人工中絶を選択したりしないようにしてください。
なお、薬を使わない自然な状態でも、流産は約15%、先天異常は2~3%程度の頻度で起こるとされています1)。
医師や薬剤師が「安全に使える」と説明したとしても、それはゼロリスクであることを意味しているわけではなく、このベースラインのリスクを薬が高めることはない、という意味であることに注意してください。
1) 南山堂 「妊娠と授乳 改訂2版」
回答の根拠②:授乳中の薬の基準
授乳中の薬に関しては、「Medications and Mothers’ Milk」という基準があります。この基準でも同様に、乳児へのリスクを5段階で評価しています。
また、薬の母乳への移行率と乳児の飲量から、乳児が摂取する薬物量を推算する方法もあります。
”薬を飲んでいる間は授乳できない”と思い込まず、授乳を続けるためにはどうすれば良いかを医師・薬剤師に相談するようにしてください。添付文書上は「避けるべき」と記載があっても、授乳が可能なケースも多くあります。
Medications and Mother’s Milk 2012
L1・・・最も安全(多くの授乳婦が使用するが、乳児への有害報告なし。対照試験でもリスクが示されず、乳児に害を与える可能性はほとんどない)
L2・・・比較的安全(少数例の研究に限られるが、乳児への有害報告なし)
L3・・・中等度の安全(授乳婦の対照試験はないが、乳児に不都合な影響が出る可能性がある。または、対象試験で軽微で危険性のない有害作用しか示されていない)
L4・・・悪影響を与える可能性がある(乳児や乳汁産生にリスクがあるという証拠があるが、授乳婦に対する有益性が上回る場合は投与することも可能)
L5・・・禁忌(授乳婦の研究で、乳児に重大なリスクがあることが使用経験を元に証明されている)
薬剤師としてのアドバイス:原則に縛られるだけでは、治療効果は上がらない
添付文書の情報だけを基に考えると、多くの薬が妊婦や授乳婦に対して使用できなくなってしまいます。こうしたことにならないよう、医師や薬剤師は上記のような様々な基準をもとに、薬をどう使うべきかを考えて指導しています。
インターネット上には、添付文書による”原則”しか書かれていないことがほとんどです。勝手な判断で薬の服用をやめてしまうと、症状が悪化してしまうことでより胎児へ大きな影響が出てしまう恐れがあります。必ず、かかりつけの主治医や薬剤師と相談するようにしてください。
+αの情報:FDA基準のカテゴリ廃止の意図
FDA基準では、同じカテゴリに属している薬であっても、情報が不足している薬からリスクが報告されている薬まで、リスクに大きなばらつきがありました。
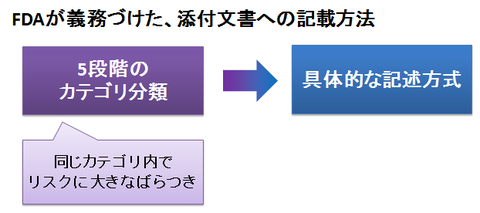
そのため、アメリカでは2015年6月からこのカテゴリによる添付文書への記載を廃止し、1つずつの薬に対して詳細な情報を文書で記述するように改められています。
日本においても、添付文書上は「治療上の有益性が危険性を上回ると判断される場合にのみ投与すること」という画一的な表現にとどまっており、実際にどの程度のリスクがあるのかが明確でないため、この記述はほとんど現場で役に立ちません。
今後、各薬について個別のリスクや安全性に関する情報が更に整備されていくことが望まれています。
~注意事項~
◆用法用量はかかりつけの主治医・薬剤師の指示を必ずお守りください。
◆ここに記載されていることは「原則」であり、治療には各々の環境や状況により「例外」が存在します。












この記事へのコメントはありません。